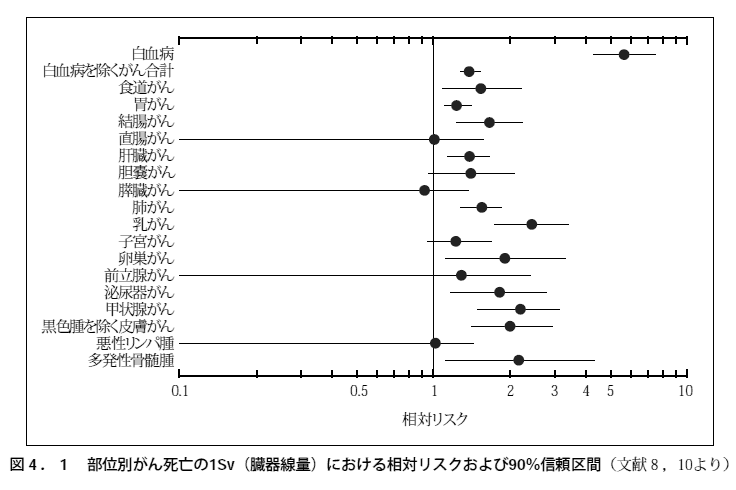

図4.1は色々な文献に引用され、1シーベルト(Sv)=1000ミリシーベルト(mSv)=1000000マイクロシーベルト(μSv)の放射線を浴びた時のガン発生リスクの目安として利用されています。 このグラフで用いられている相対リスク(relative risk:RR)とは、被爆群の死亡率と非被爆群の死亡率の比であり、被爆群が非被爆群の何倍の死亡リスクがあるか、つまり1Svの放射線を浴びることによってガン死亡の危険性が何倍になるかを表す指標です。 このグラフを見るとガン死亡リスクは白血病が非被爆群の5.5倍程度で最も高く、白血病を除くその他のガン合計の死亡リスクは非被爆群の1.2倍程度であることがわかります。
ガンは生活習慣病の一種ですから、生活習慣の影響で発症率や死亡率が変化します。 例えば生活習慣の中の代表的な発ガン因子として喫煙があります。 喫煙によるガン死亡のリスクには諸説ありますが、最も高い咽頭ガンや肺ガンが10〜50倍程度であり、その他のガン合計では1.5〜2倍程度です。 このことから、1Svの放射線を浴びた時のガン死亡のリスクは喫煙によるガン死亡のリスクの半分程度であることがわかります。
ちなみに図4.1のグラフの横軸は対数表示になっているため、相対リスクの値を読み取るのに少し苦労すると思います。 相対リスクを対数表示する理由は、リクスつまり死亡率は値が低い時は指数関数的に増加するため、死亡率を対数変換してから統計計算するからです。 つまり相対リスクは「被爆群と非被爆群の対数死亡率の差」として計算するため、このように対数でグラフ表示すると信頼区間が左右対称になって見やすいのです。
相対リスクは非被爆群の死亡率が低いと相対的に大きな値になりやすい値です。 例えば非被爆群の死亡率が1%で被爆群の死亡率が5%の時、つまり被爆群の方が100例あたり4例死亡例が多い時、相対リスクは5になります。 ところが非被爆群の死亡率が50%で、被爆群の死亡例が100例あたり4例多くて54%の時、相対リスクは1.08にしかなりません。 そもそも非被爆群の死亡率が50%以上なら相対リスクは2以上にはなり得ませんし、非被爆群の死亡率が0%なら相対リスクは無限大になってしまいます。
つまり相対リスクはリスクの絶対値が小さい時にリスクのわずかな違いを拡大して検討するためのものであり、言わば顕微鏡で微細なものを拡大して観察するようなものなのです。
医学分野の専門家は一般的な疾患の発症率やガンの死亡率を知っていますし、いつも患者に接しているため、リスクの絶対値を皮膚感覚で理解しています。 そのため顕微鏡で拡大したような相対リスクを正しく評価することができます。 しかし普通の人は「病気になるリスクが10倍!」とか「通常量の100倍の放射能!(これも相対リスクと同じ原理の表現で、通常量が極微量ならやたらと大きくなります)」などと言われると、驚いてビビッてしまうでしょう。
つまり相対リスクという指標は医師が患者に警告を与えたり、マスコミが世間にインパクトを与えたりするためのものであり、一般人にリスクの大きさを正確に理解させるためのものではないのです。 そのためもし僕が「原爆後遺症の悲惨さを訴えたいのでデータが欲しい」とか、「原子力発電所の建設に反対したいのでデータが欲しい」と相談されたら、迷わずこの相対リスクのグラフを使用するようにお薦めするでしょう。
相対リスクを正しく評価するためには、被爆群と非被爆群の実際の死亡率と死亡例数を知る必要があります。 ところが図4.1にはそれらのデータは明記されておらず、本文にも記載されていません。 原論文にはそれらが明記されていると思いますが、この資料からはわからないため、それらを強引に推測してみましょう。
非被爆群の死亡率を最も簡単に推測する方法は、一般的な死亡率から推測する方法です。 例えば国立がん研究センターがん対策情報センターの資料によると、日本における2010年の白血病の年間死亡率は0.0064%(6.4人/10万人/年)です。 (→部位別年齢階級別がん死亡率(2010年))
この死亡率に図4.1の1Sv以上の白血病の相対リスク5.5をかけると0.0352%になり、それが被爆群の年間死亡率の推測値になります。 そして被爆群の年間死亡率と非被爆群の年間死亡率の差は0.0288%になり、この値を100で割ってから1万をかけると2.88になります。 この値が1万人あたりの年間過剰死亡数になります。 つまり1Svの放射線を浴びると、白血病で死亡する人が1年間で1万人あたり約3人増えると考えられるわけです。
この方法は簡単で応用範囲の広い方法ですが、せっかく資料があるので、次に資料のデータを利用して非被爆群の死亡率を推測してみましょう。 疫学分野で相対リスクを計算する時は、観測期間中の累積死亡者数(死亡者数合計)を観測対象者数で割った「累積死亡率」を用います。 図 4.1は文献8、10から引用しているので、1950〜1990年の41年間の累積死亡率を用いて相対リスクを計算したと思われます。 また表4.1には(5mSv以上被曝した寿命調査対象集団:1950〜90)と注釈がついているので、被爆群の41年間の白血病累積死亡数を表にしたものと思われます。 そして「合計」欄を見ると、対象者数が51114例、白血病死亡数が176例、推定過剰死亡数が87例になっています。
これらの数字から、仮に非被爆群の対象者数が被爆群と同じ51114人とすると、白血病死亡数は176-87=89人になり、非被爆群の累積死亡率は89/51114×100=0.1741206%と推測できます。 この非被爆群の累積死亡率0.1741206%に白血病の相対リスク5.5をかけると0.9576633%になり、これが被爆群の累積死亡率の推測値になります。 これら2つの累積死亡率の差を求めると0.7835427%になり、この値を100で割ってから対象者数をかけることによって過剰死亡数を求めることができます。
例えば1万人あたりの過剰死亡数を計算すると78.35427人になり、これを41年間で割って1年あたりにすると78.35427/41=1.91108人になります。 つまり1Svの放射線を浴びると、白血病で死亡する人が1年間で1万人あたり約2人増えると考えられるわけです。 この値は2010年の年間死亡数から推測した値(約3人)と少し違います。 しかし白血病の死亡数は非常に少ない上に、時期も対象者の条件も異なるため、この程度の違いがあっても不思議ではありません。
これと同じ計算方法で表4.2から白血病以外の全てのガンについての各種の値を推測すると、非被爆群の累積死亡率が8.676391%、被爆群の累積死亡率が10.41167%、それらの累積死亡率の差が1.735278%になり、1万人あたりの過剰死亡数が173.5278人、1年あたり1万人あたりの過剰死亡数が4.232386人になります。 つまり1Svの放射線を浴びると、白血病以外のガンで死亡する人が1年間で1万人あたり約4人増えると考えられるわけです。
このように白血病の相対リスクが5.5であるのに対して、白血病以外のガンの相対リスクは1.2であり、見かけ上はかなり小さいのに、実際の過剰死亡数は白血病以外のガンの方が多く、白血病の約2倍になります。 このことから、相対リスクを正しく評価することの難しさがわかると思います。
図4.1の「●」は相対リスクの推測値を表し、その左右に描かれた横線は90%信頼区間を表します。 信頼区間(Confidence Interval:CI)とは、相対リスクを推測する時の誤差幅のことです。 資料の1.1節(82ページ)に記載されているように、データには必ず誤差(バラツキ)——診断誤差、測定誤差、個人差等——があります。 その誤差のせいで放射線量にも死亡率にも誤差が含まれ、相対リスクにも誤差が含まれます。
そこでその誤差の中で数学的に計算できる誤差の大きさを基にして、相対リスクを最も低く見込んだ時の下限値(横線の左端の値)と、一番もっともらしい値(●の値)、最も高く見込んだ時の上限値(横線の右端の値)を計算することができます。 この下限値と上限値の幅が信頼区間であり、相対リスクを推測する時の誤差幅になります。 そして90%信頼区間とは「この区間内に90%の確率で本当の相対リスクの値が入る」という意味であり、この「90%」のことを信頼係数といいます。 (当館の「統計学入門・第1章 第4節 推定」参照)
図4.1を見ると、白血病を除くガン合計のように信頼区間の幅が狭いものと、多発性骨髄腫のように信頼区間の幅が広いものがあることがわかると思います。 信頼区間の幅が狭いということは、相対リスクに含まれる誤差が小さいということであり、それだけ相対リスクの値が信頼できることになります。 その反対に信頼区間の幅が広いと相対リスクに含まれる誤差が大きく、それだけ相対リスクの値が信頼できなくなります。
原則として、信頼区間の幅は例数の平方根に反比例して小さくなります。 つまり死亡例が多いと信頼区間の幅が狭くなり、死亡例が少ないと信頼区間の幅が広くなるわけです。 これはデータ数が多いほど信頼性の高い結果が得られることを意味していて、常識的にも当然のことです。 白血病を除くガン合計の信頼区間が狭いのは、ガン合計のため死亡例が多いからであり、多発性骨髄腫の信頼区間が広いのは、これが非常に稀な疾患(2010年の統計では3.4人/10万人/年)だからです。
90%信頼区間の定義から、白血病のように信頼区間の中に「1(図4.1の中央の縦線の値)」が入っていないと、その相対リスクは90%以上の確率で1よりも大きい(または1よりも小さい)ことになります。 相対リスクが1よりも大きいということは、非被爆群の死亡率よりも被爆群の死亡率の方が高いということですから、放射線がそのガンの死亡率に悪影響を与えることになります。 その反対に相対リスクが1よりも小さいと非被爆群の死亡率よりも被爆群の死亡率の方が低く、放射線がそのガンの死亡率に好影響を与えることになります(放射線がガンの死亡率に好影響を与えるはずがない!…と思うかもしれませんが、放射線をガン細胞に照射することによってガンの治療をする「放射線療法」が現に行われています)。
したがって90%信頼区間の中に1が含まれていないと、放射線がそのガンに悪影響を与えるのか好影響を与えるのか、相対リスクの値によって90%以上の確率で判断できることになります。 この状態のことを有意水準10%で有意または危険率10%で有意といいます。 有意水準または危険率は100%から信頼係数を引いた値であり、相対リスクの値によって放射線の影響を判断した時の、判断ミスの確率を表します。 つまり「有意水準10%で有意」ということは、「判断ミスの危険性が10%程度はあるが、相対リスクの値によって放射線の影響を判断することができる」という意味です。
それに対して子宮ガンのように信頼区間の中に1が入っていると、相対リスクは1よりも大きいかもしれないし、1よりも小さいかもしれないということになり、放射線がそのガンに悪影響を与えるのか好影響を与えるのか、相対リスクの値によって判断できないことになります。 この状態のことを有意水準10%で有意ではないといいます。 これは「判断ミスの危険性が10%以上あるので、相対リスクの値によって放射線の影響を判断することはできない」という意味であり、平ったくいえば「判断ミスの危険性が高いので判断を保留する」という意味です。 (当館の「統計学入門・第1章 第5節 有意性検定の考え方」参照)
ここで注意していただきたいのは、「有意」ということは「相対リスクの値によって放射線の影響を判断できる」という意味であり、「放射線の影響がある」という意味ではない点です。 放射線の影響があるかどうかを判断できるのは、相対リスクの値を医学的に正しく評価できる知識を持った人、つまり医学分野の専門家だけです。
前述のように、白血病の相対リスクが5.5であるのに対して、白血病以外のガン合計の相対リスクは1.2ですが、実際の過剰死亡数つまり1Svの放射線を浴びることによって増加する死亡者数は、白血病以外のガン合計の方が2倍も多いのです。 このことを理解した上で、さらに1年間で1万人あたり2人または4人の過剰死亡例があるということが医学的に見て強い影響なのか、それとも弱い影響なのかということを判断できなければ、相対リスクの値を医学的に正しく評価できるとはいえません。
また「有意ではない」ということは「判断ミスの危険性が高いので判断を保留する」という意味であり、「放射線の影響はない」という意味では決してありません。 相対リスクの値によって放射線の影響がないことを判断できるのは、やはり相対リスクの値を医学的に正しく評価できる知識を持った医学分野の専門家だけです。
「有意ではない」時は相対リスクの値そのものが信頼できず、1以下なのか1以上なのかさえわかりません。 これではいくら医学分野の専門家でも正確に判断するのは難しく、とりあえず判断を保留することになります。 ただし信頼区間の下限値と上限値が医学的な誤差範囲——相対リスクにはこの程度の医学的な誤差があるから、この程度の変動は実質的に無視できるという範囲、例えばあるガンについては相対リスクが0.9〜1.1の範囲——にすっぽりと入っている時は放射線の影響はないと判断でき、その時に限って「放射線の影響はない」と判断することができます。
上の図1.7.1の横軸を相対リスクとすると、μ0が相対リスク1に相当し、δ*が医学的誤差に相当し、μ0±δ*が医学的誤差範囲に相当します。 そして(1)〜(6)が各種のガンの相対リスクとその信頼区間とすると、(1)と(3)は「実質的に放射線の影響はない」と判断でき、(6)は「放射線の影響がある」と判断できます。 そして(4)は「実質的に放射線の影響はない可能性が高い」がはっきりとは判断できず、(5)は「放射線の影響がある可能性が高い」がはっきりとは判断できず、(2)は「判断を保留する」ということになります。
「判断保留」とは何となくあやふやで非科学的な感じがすると思いますが、誤差の多い不確かなデータから得られた結果を解釈する時は、確定的なことを断言する方が実は非科学的なのです。 これは地震という不確定要素の多い自然現象を相手にしているにもかかわらず、「原子力発電所は地震が起きても絶対安全です!」と非科学的なことを断言してきた某電力会社の惨状を見ればわかると思います。
放射線が健康に与える影響について書かれた資料を科学的に正確に解釈するには、以上のような統計学的知識と医学的専門知識の両方を兼ね備えていなければなりません。 僕がこれまでに読ませていただいたウェブサイト等の資料のうち、医学分野以外の分野——例えば工学、物理学、化学等——の専門家が書かれた放射線の健康被害に関する説明は、残念ながら統計学的に正確とは言いかねるものが少なからずありました。 専門家は専門分野のことを正確に理解する難しさをよくわかっているだけに、専門外の分野のことは最も安全側に立って解釈することが多く(もちろん、これは科学者として当然の態度です)、ややもすると放射線が健康に与える影響を過大評価しがちな傾向があるように思います。
放射線の健康被害について考える時は、胸のX線写真1回分の放射線量や飛行機で東京−ニューヨーク1往復分の放射線量を目安にするのではなく、「1Sv(=1000mSv=1000000μSv)の放射線の発ガンリスクは、タバコの発ガンリスクの半分程度」ということを目安にする方が良いと思います。
図4.1の信頼区間を見ると、直腸ガン、膵臓ガン、前立腺ガン、悪性リンパ腫の左端が0.1のところまで伸びていて、不自然なグラフになっています。 これは信頼区間の片側(この場合は上限)だけを設定する片側信頼区間を求めて、これらのガンには放射線の影響がほとんどないことを強調したかったのではないかと思います。
しかしこの片側信頼区間では「相対リスクが0.1という可能性もある」つまり「被爆群の死亡率が非被爆群の死亡率の10分の1という可能性もある」と解釈でき、これでは「放射線が好影響を与えている可能性がある」という意味になってしまいます。 放射線の影響がないと判断するためには、相対リスクの信頼区間が医学的な誤差範囲内にすっぽりと入っているかどうかを検討する必要があるので、このように普通の信頼区間つまり両側信頼区間と片側信頼区間を混在させるのはよろしくありません。
また83ページの「調査結果」の部分には、
実は医学分野では信頼係数を95%にし、有意水準を5%にするのが普通です。 95%信頼区間は「この区間内に95%の確率で本当の相対リスクの値が入る」わけですから、当然、90%信頼区間よりも幅が広くなります。 理論的には90%信頼区間の幅を左右とも約1.2倍にすると、95%信頼区間になります。
そうすると目分量ですが、説明が省略されたガンの信頼区間には全て1が入りそうです。 つまり説明を省略したガンは、有意水準5%では有意ではないものの、有意水準10%なら有意になるようなのです。 したがってこの資料ではリスクの上昇については有意水準5%で判断し、リスクが上昇しないことについては有意水準10%で判断し、その間に入ったガンは判断を保留しているようです。
これは「有意」ということを「リスクが上昇する」つまり「放射線が悪影響を与えている」と解釈し、「有意ではない」ということを「リスクは上昇しない」つまり「放射線は影響を与えていない」と解釈していることに相当し、あまりよろしくありません。 信頼区間を90%にしたのなら有意水準は10%にし、その条件で有意なガンについては、相対リスクの値を医学的に評価して放射線が実質的な悪影響を与えているかどうかを判断し、有意ではないガンについては、信頼区間が医学的な誤差範囲内にすっぽりと入っているかどうかを検討して、放射線が実質的な影響を与えていないかどうかを判断するべきです。
医学分野では普通は信頼係数を95%、有意水準を5%にします。 しかし薬剤の効果のような好影響については、信頼性を高くするために信頼係数を大きく——つまり有意水準を小さく——して判断し、薬剤の副作用のような悪影響については、信頼性が多少低くても、あえて悪影響があると判断するといったように、本来は状況に応じて適当に変更すべきです。
そのため放射線の影響を検討する時に、信頼係数を90%にすること自体には賛同できます。 そして「有意=影響あり」と判断するのではなく、有意の時は相対リスクの値を医学的に評価して影響の有無を判断することを前提にした上で、好影響についての有意水準は10%にし、悪影響についての有意水準はその倍の20%にするのが妥当だと個人的には思っています。